enjeux pour les compagnies d’assurance vie

Les agonistes du peptide-1 apparenté au glucagon (GLP-1) sont des médicaments qui activent les récepteurs du GLP-1 afin de réduire la glycémie et de favoriser la perte de poids. Ciblant initialement le diabète de type 2, ils sont maintenant approuvés par la FDA pour la gestion du poids, la réduction des risques cardiovasculaires, l’apnée obstructive du sommeil et les maladies du foie associées à un dysfonctionnement métabolique (stéatohépatite). Des études ont également montré des résultats prometteurs pour d’autres maladies métaboliques, y compris le syndrome des ovaires polykystiques (SOPK) et les cancers liés à l’obésité1.
L’agoniste du GLP-1 le plus connu est le sémaglutide, vendu sous les noms de marque Ozempic (pour le diabète de type 2) et Wegovy (pour l’obésité). La FDA approuve cette catégorie de médicaments depuis 2005 pour traiter le diabète de type 2. Leur utilisation contre l’obésité, en revanche, marque un tournant récent. Cette indication a déclenché une hausse spectaculaire de l’intérêt du public.
En raison de leur potentiel d’amélioration des résultats en matière de mortalité et de morbidité, les médicaments GLP-1 deviennent un sujet de plus en plus important pour les assureurs, particulièrement en ce qui a trait à l’amélioration de la mortalité, à la sélection des risques médicaux et à la conception de nouveaux produits. Munich Re a déjà abordé ce sujet, notamment son plus récent rapport sur les sciences de la vie (en anglais seulement) examine la façon dont ces médicaments peuvent avoir une incidence positive sur de nombreux facteurs de mortalité liés à l’obésité, en plus d’inclure un scénario qui anticipe un effet favorable sur la mortalité chez les assurés atteints d’obésité modérée ou sévère.
Grâce à un partenariat de collaboration entre ses équipes médicales et de science des données, Munich Re, É.-U. (vie) a entrepris une étude à grande échelle afin de mieux comprendre l’importance potentielle des médicaments GLP-1. L’étude porte sur trois axes :
- les tendances de la prévalence des médicaments GLP-1, les données sur l’observance et les obstacles potentiels à une utilisation continue;
- les effets sur la mortalité chez les personnes qui prennent ces médicaments;
- les répercussions sur l’évaluation du risque métabolique et le rôle déterminant des dossiers de santé électroniques.
Principaux résultats
- Les médicaments GLP-1 peuvent entraîner une amélioration annuelle de la mortalité comprise entre 0,2 % et 0,5 %, laquelle se concrétiserait sur une période de 20 ans.
- Une observance insuffisante des médicaments GLP-1 pourrait limiter les bénéfices en matière de mortalité à long terme. Les dossiers de santé électroniques seront essentiels pour l’évaluation précise du risque métabolique dans le cadre de la sélection des risques.
- Les bénéfices en matière de mortalité des médicaments GLP-1 présentent des occasions pour les assureurs de transformer la façon dont ils évaluent le risque métabolique dans le cadre des programmes de sélection des risques. Cependant, la variation des profils de risque individuels, attribuable à une observance faible et à des changements comportementaux incohérents, ainsi qu’à d’autres facteurs, souligne la nécessité d’une approche nuancée dans la conception et l’application des programmes.
Contexte
Notre étude s’appuie sur un ensemble de données anonymisées représentant la population générale des États-Unis, auquel s’ajoutent certains renseignements médicaux et pharmaceutiques. Cet ensemble de données comprenait des renseignements sur 41 millions de personnes, et les données sur les ordonnances et la mortalité s’étendaient de 2015 au 1er janvier 2025. Les participants avaient entre 18 et 80 ans, l’âge moyen était de 54 ans, le revenu annuel médian s’élevait à 83 000 $ et le ratio hommes-femmes s’établissait à 46:54.
L’analyse compare principalement deux sous-populations : les diabétiques et les non-diabétiques. La sous-population de diabétiques regroupe les personnes ayant des antécédents documentés de diabète sucré (à l’exclusion du prédiabète), selon les codes de diagnostic disponibles depuis 2015.
La sous-population de non-diabétiques rassemble les personnes sans antécédents documentés de diabète, selon les codes de diagnostic. Dans ce groupe, l’utilisation des médicaments GLP-1 est présumée viser le traitement de l’obésité.
Taux d’ordonnances
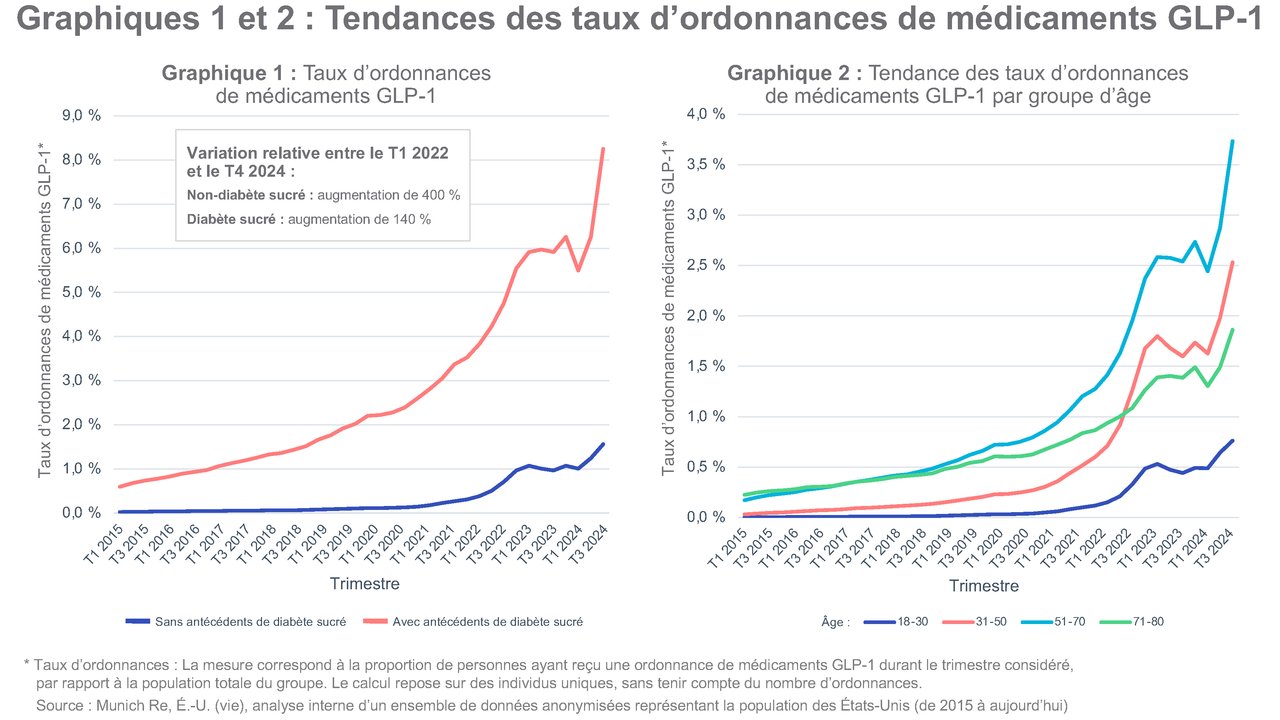
Lorsqu’on analyse les tendances des taux d’ordonnances par groupe d’âge (graphique 2), les médicaments GLP-1 demeurent les plus répandus chez les personnes âgées de 51 à 70 ans. Cependant, on observe un taux de croissance élevé chez les personnes âgées de 31 à 50 ans, surtout depuis 2022. Cette progression reflète vraisemblablement la proportion accrue d’ordonnances de médicaments GLP-1 chez les jeunes personnes non diabétiques.
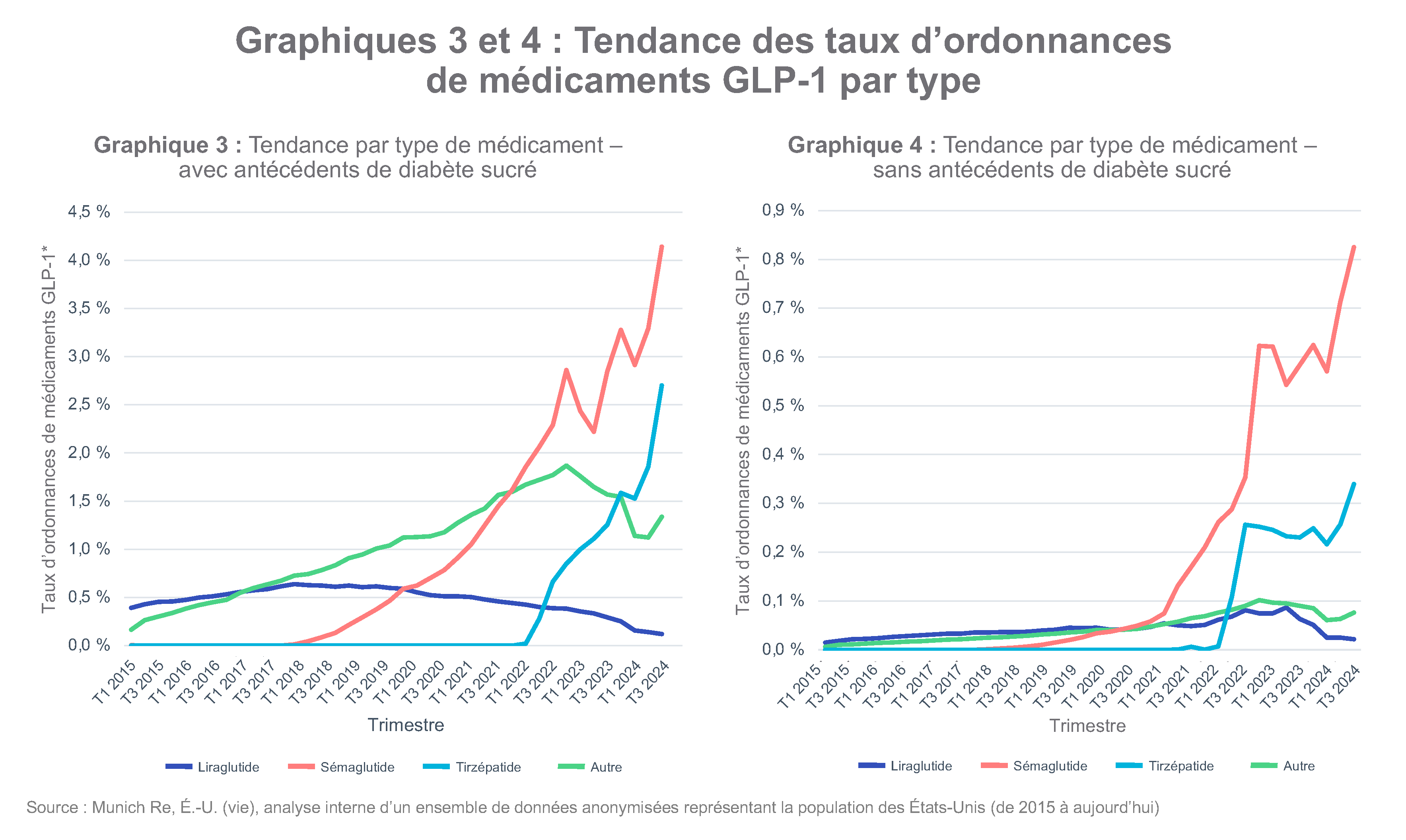
Tous sous-types de médicaments GLP-1 confondus, l’augmentation du nombre d’ordonnances est largement attribuable au sémaglutide et au tirzépatide. Cette concentration suit de près le calendrier de leurs approbations par la FDA (graphiques 3 et 4).
- Le sémaglutide (Ozempic) a été approuvé en décembre 2017 pour les adultes atteints de diabète de type 2, et le médicament de marque Wegovy a été approuvé en 2021 pour la gestion du poids à long terme.
- Le tirzépatide (Mounjaro) a été approuvé en mai 2022 pour les adultes atteints de diabète de type 2, et le médicament de marque Zepbound a été approuvé en novembre 2023 pour le traitement de l’obésité.
Taux d’observance : un obstacle potentiel?
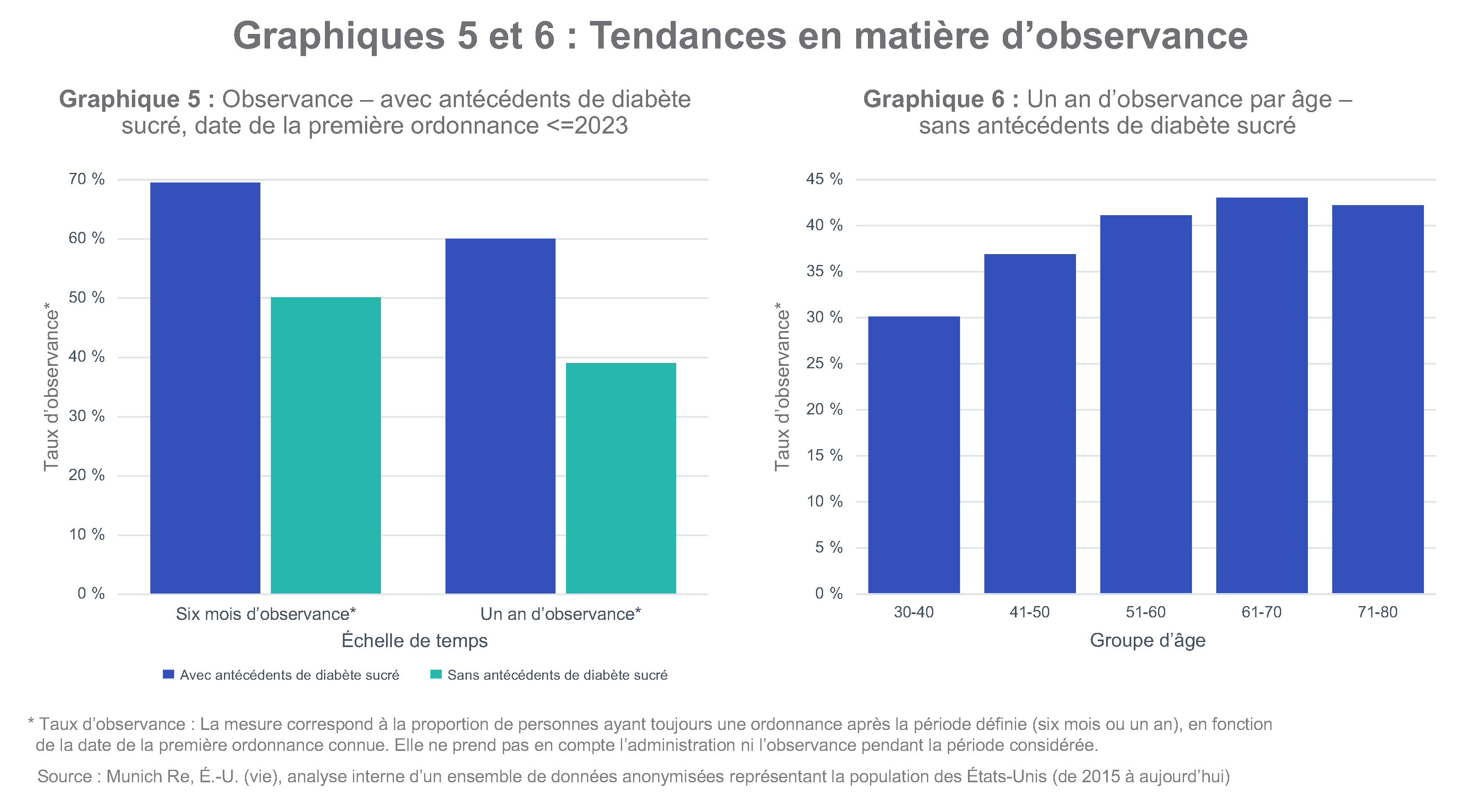
L’âge influence également l’observance, alors que des taux plus faibles sont observés chez les populations plus jeunes (graphique 6). Chez les personnes sans antécédents de diabète, les faibles taux d’observance s’accentuent : moins de 30 % des personnes âgées de 30 à 40 ans poursuivent le traitement au-delà d’un an.
De nombreux facteurs peuvent contribuer à une observance thérapeutique faible et inégale. Les effets secondaires indésirables, le coût élevé des médicaments et les contraintes liées au mode de vie peuvent tous jouer un rôle. Chez les personnes qui prennent ces médicaments pour traiter l’obésité, l’atteinte des objectifs de perte de poids peut mener à un arrêt volontaire du traitement. Dans certains cas, cette interruption peut entraîner une reprise de poids, surtout en l’absence de changements comportementaux concomitants à l’utilisation du médicament.
Quantification des bénéfices en matière de mortalité des médicaments GLP-1

Les résultats indiquent un effet favorable sur la mortalité pour plusieurs variables :
- Les utilisateurs de médicaments GLP-1, qu’ils soient diabétiques ou non, présentaient des taux de mortalité relative toutes causes confondues inférieures à ceux des non-utilisateurs. Les réductions observées sont d’ampleur comparable dans les deux groupes.
- Les taux de mortalité relative diminuaient de façon constante chez les personnes de moins de 60 ans. Les réductions sont plus modestes chez les personnes de 60 ans et plus.
- Les résultats demeuraient favorables dans toutes les tranches de revenu, y compris les niveaux de revenus moyens à élevés, lesquels sont plus représentatifs des populations assurées.
Nous avons ensuite intégré les résultats de cet exercice à l’approche décrite dans le rapport sur les sciences de la vie 2025 de Munich Re afin d’élaborer une estimation plus précise de l’amélioration future de la mortalité. En reprenant les hypothèses du rapport, nous prévoyons que les attentes actuelles en matière d’amélioration future de la mortalité pourraient être étayées par l’impact des médicaments contre l’obésité. Les médicaments GLP‑1 pourraient entraîner une amélioration annuelle de la mortalité de 0,2 % à 0,5 %, laquelle se concrétiserait sur une période de 20 ans.
La voie à suivre pour mieux comprendre le risque métabolique
Comme le souligne notre rapport sur les sciences de la vie, les nouveaux médicaments contre l’obésité ont démontré des résultats sans précédent en matière de perte de poids et pourraient ainsi réduire les risques de mortalité et de morbidité liés à l’obésité. Notre étude à grande échelle apporte des données supplémentaires à l’appui d’un effet favorable de cette catégorie de médicaments sur la mortalité. Des recherches existantes ont déjà mis en évidence une diminution du risque de mortalité cardiovasculaire associée à l’obésité3. Plusieurs grandes études de cohortes ont également démontré une réduction du risque de cancer chez les personnes atteintes de diabète de type 2 et d’obésité qui utilisent des médicaments GLP-14. De plus, des études en cours laissent entrevoir un potentiel d’amélioration des résultats pour les troubles psychologiques, les dépendances, la maladie d’Alzheimer et la maladie de Parkinson.
Les assureurs doivent commencer à tenir compte de l’incidence que ces médicaments peuvent avoir sur la mortalité future, car l’effet peut être important.
Programmes de sélection des risques : la nécessité de repenser les évaluations et le rôle fondamental des dossiers de santé électroniques
Les nouvelles données probantes sur les effets des médicaments GLP-1 sur la mortalité, tant chez les personnes diabétiques que non diabétiques, ouvrent la voie à leur intégration dans les outils de sélection et d’évaluation des risques des assureurs. Les programmes de sélection des risques, qui ignorent les médicaments GLP-1, ou qui les intègrent sans considérer les nuances de leur profil avantages/risques, s’exposent à un désavantage concurrentiel.
- Surestimation du risque : Les programmes peuvent surestimer le risque chez les personnes dont la mortalité diminue grâce à ces traitements, ce qui peut se traduire par des offres moins concurrentielles et par une dégradation du profil de risque métabolique du portefeuille d’assurés.
- Sous-estimation du risque : À l’inverse, les programmes peuvent sous-estimer le risque chez certaines personnes prenant des médicaments GLP-1, lorsque les réponses variables au traitement conduisent à des résultats divergents.
- Perte d’affaires rentables : Les avantages pour les programmes de sélection des risques dépassent l’amélioration des surprimes imposées aux personnes représentant actuellement un risque supérieur à la normale. Ces effets peuvent aussi élargir l’assurabilité des personnes jusque-là considérées comme non assurables. Les programmes qui ne tiennent pas compte de l’incidence des médicaments GLP-1 risquent ainsi de passer à côté d’occasions de croissance dans ce segment.
L’un des principaux défis liés à l’utilisation de ces médicaments dans l’évaluation du risque consiste à obtenir des données métaboliques complètes pour comprendre les facteurs qui influencent les résultats du traitement. Parmi les sources de données disponibles, les dossiers de santé électroniques se démarquent par leur étendue, leur profondeur longitudinale et leur continuité. Ils permettent de retracer les antécédents médicaux complets d’une personne, notamment les résultats d’analyse, l’historique des ordonnances et les habitudes de suivi. Ainsi, les assureurs peuvent acquérir une compréhension plus précise et dynamique de la santé métabolique, de l’observance thérapeutique et des facteurs de risque comportementaux associés.
Les assureurs qui souhaitent obtenir des conseils sur l’intégration des médicaments GLP-1 à leur cadre de sélection des risques sont invités à communiquer avec Munich Re. Nous offrons un soutien spécialisé, notamment pour l’exploitation de sources de données probantes complètes telles que les dossiers de santé électroniques, et proposons des solutions d’examen et de prise de décision automatisées, comme alitheia.
Conclusion
Nous nous trouvons à un moment charnière dans la manière dont les fournisseurs de soins médicaux traitent la santé métabolique globale. La catégorie de médicaments GLP-1 constitue un outil révolutionnaire dans le traitement de l’obésité et offre un moyen d’inverser les tendances défavorables actuellement observées. Les bénéfices de mortalité associés à ces médicaments pourraient transformer la façon dont le risque métabolique est évalué en sélection des risques et ouvrir de nouvelles possibilités de conception et d’offre de produits axés sur différents profils de risque métabolique. De même, la réduction de la morbidité liée à une baisse de l’incidence des crises cardiaques, des accidents vasculaires cérébraux et des cancers associés à l’obésité pourrait avoir des effets comparables sur les produits d’assurance maladies graves, d’invalidité ou de soins de longue durée.
L’observance peut continuer de poser un défi, surtout chez les populations plus jeunes. Les assureurs doivent donc prendre des dispositions pour surveiller et renforcer l’observance dans la mesure du possible, afin de maximiser les bénéfices à long terme de ces médicaments en matière de mortalité et de morbidité.
Les médicaments GLP-1 transforment le paysage du traitement de l’obésité et influencent les tendances de mortalité à long terme. Dans ce contexte, l’évaluation précise du risque métabolique n’a jamais été aussi importante. Les assureurs qui négligent cette évolution dans leurs programmes de sélection des risques s’exposent à une perte d’opportunités et à une position concurrentielle défavorable. Une conception intelligente des programmes, s’appuyant sur les dossiers de santé électroniques, offre une occasion transformatrice d’intégrer des données cliniques longitudinales solides dans l’évaluation du risque.
Les assureurs qui explorent des moyens d’intégrer les médicaments GLP-1 à leurs programmes de sélection des risques peuvent compter sur l’accompagnement de Munich Re, grâce à des approches fondées sur des données probantes pour l’évaluation du risque, notamment des capacités automatisées d’examen et de prise de décision fondées sur les dossiers de santé électroniques.
Références
Communiquer avec les auteurs

/Gina%20Guzman.jpg/_jcr_content/renditions/original./Gina%20Guzman.jpg)
Related Solutions
properties.trackTitle
properties.trackSubtitle


