Prédiabète et taux d’hémoglobine A1c chez les personnes non diabétiques
10:14 PM CET 2017/11/15
properties.trackTitle
properties.trackSubtitle

Ce que les tarificateurs devraient savoir
- Chez les personnes non diabétiques, un taux d’hémoglobine A1c (HbA1c) supérieur à 5,4 % est associé à un risque relatif accru d’athérosclérose coronarienne, d’accident ischémique cérébral (AIC) et de décès (toutes causes confondues), comparativement aux personnes dont le taux d’HbA1c se situe entre 5,0 % et 5,4 %.
- Le risque d’apparition d’un diabète au cours des quinze prochaines années est multiplié environ par deux pour chaque intervalle du taux d’HbA1c, soit de 5,0 % à 5,4 %, de 5,5 % à 5,9 % et de 6,0 %
à 6,4 %. - Les tarificateurs qui observent des taux d’HbA1c inférieurs à 6,5 % chez des personnes non diabétiques ne devraient pas présumer qu’il n’y a pas d’augmentation du risque associée. Comme pour toute évaluation prudente en vue d’une tarification, il est essentiel de tenir compte de tous les facteurs de risque en présence avant de prendre une décision définitive.
Aujourd’hui, le prédiabète est un nouveau mot pour désigner un problème qui prend rapidement de l’ampleur partout dans le monde : une maladie métabolique souvent non diagnostiquée qui peut éventuellement s’aggraver et mener à un diagnostic de diabète. Pas moins de 5,7 millions de Canadiens seraient atteints de prédiabète1. Le problème, c’est que beaucoup d’entre eux l’ignorent, étant donné que le prédiabète ne s’accompagne bien souvent d’aucun symptôme. À défaut de prendre dès maintenant des mesures pour maîtriser leur glycémie, près de 50 % de ces personnes finiront par développer un diabète de type 21.
Qu’est-ce que le prédiabète? Quelle importance doit-on lui accorder?
Le prédiabète, un problème mondial croissant et étroitement lié à l’obésité, est presque toujours un précurseur du diabète de type 2. Il se caractérise par des taux de glycémie supérieurs à la normale, mais insuffisants pour poser un diagnostic de diabète. Les médecins ont désormais compris que les complications du diabète de type 2 se manifestent souvent avant même qu’un diagnostic médical ne soit établi.
Le dosage de l’HbA1c peut-il mener à un diagnostic de diabète?
Depuis son introduction, le dosage de l’HbA1c s’est non seulement avéré utile pour déterminer le niveau de maîtrise du diabète, il est aussi devenu, en raison de son efficacité, une méthode de confirmation du diagnostic de diabète reconnue. Aujourd’hui, un taux d’HbA1c égal ou supérieur à 6,5 % est désormais considéré comme un critère diagnostique de cette maladie.
Quels sont les risques associés à un « taux prédiabétique » d’HbA1c inférieur à 6,5 %?
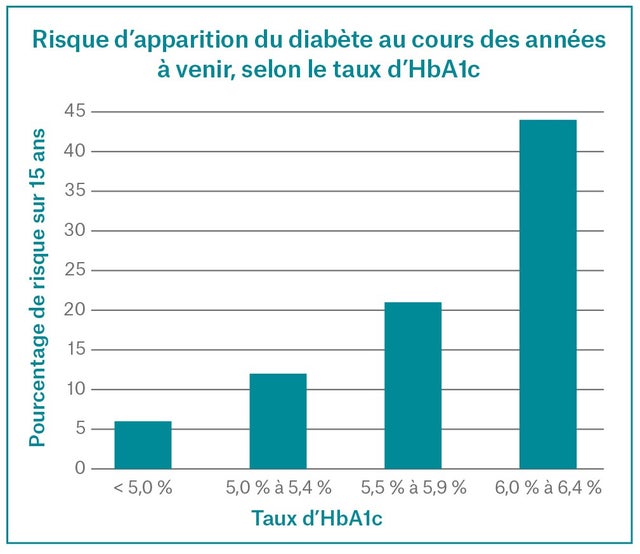
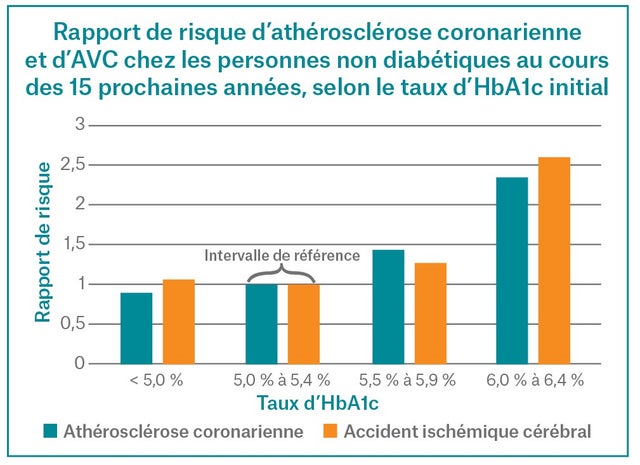
Y a-t-il également des risques associés à un taux d’HbA1c inférieur à 5 %?
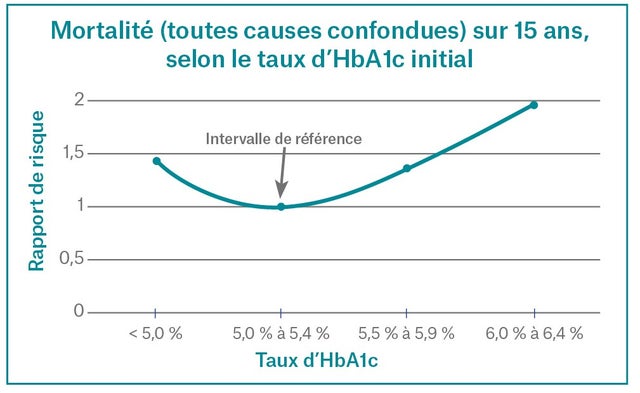
La présence de tels processus associés à un renouvellement rapide des globules rouges, à la splénomégalie ou à la nécessité d’une transfusion sanguine pourrait bien indiquer l’existence de maladies sous-jacentes liées à une mortalité accrue. Cependant, la courbe de mortalité conserve sa forme en J, même après l’exclusion des troubles hématologiques importants, ce qui indique que les problèmes de santé associés à une glycémie faible ou normale doivent faire l’objet d’un examen
plus approfondi.
Hormis le risque de maladie macrovasculaire, d’autres risques sont-ils associés à un faible taux d’HbA1c?
Inversement, les troubles hématologiques peuvent entraîner des taux artificiellement élevés d’HbA1c. Par exemple, lorsque la production de globules rouges est réduite dans certains états anémiques (p. ex., carence en fer, en vitamine B12 ou en folate non traitée), un nombre disproportionné de globules rouges plus âgés peut donner lieu à une élévation artificielle des taux d’HbA1c. Les valeurs d’HbA1c peuvent aussi être artificiellement élevées en présence d’une hémoglobine anormale (p. ex., HbF or HbS), comme par exemple une hémoglobine foétale (HbF) ou une hémoglobine S (HbS). De son côté, la maladie rénale chronique (MRC) peut entraîner des valeurs faussées, à la baisse ou à la hausse.
Sélection des risques et perspectives d’avenir
Dans une perspective plus lointaine, les données probantes semblent orienter le secteur vers une étude approfondie des risques associés à des taux élevés d’HbA1c chez les personnes non diabétiques et de la façon dont le taux d’HbA1c pourrait être utilisé pour aider à déterminer le risque d’apparition de l’athérosclérose.
Compte tenu du nombre croissant de nouveaux cas de prédiabète à l’échelle mondiale et du lien de causalité entre cette affection et les maladies vasculaires, Munich Re estime que les tarificateurs doivent être plus que jamais conscients de l’incidence que peut avoir le prédiabète sur la mortalité et la morbidité. Comme pour toute évaluation prudente en vue de la tarification, il importe de tenir compte de tous les facteurs de risque présentés avant de prendre une décision définitive.
Références
1. Association canadienne du diabète
2. Selvin E, et coll. Glycated Hemoglobin, Diabetes, and Cardiovascular Risk in Nondiabetic Adults, NEJM, 362(9), 2010, p. 800-811.
3. Stout R. et coll. Relationship of Hemoglobin A1c to Mortality in Nonsmoking Insurance Applicants, Journal of Insurance Medicine, 39, 2007, p. 174-181.
4. Aggarwal V. et coll. Low Hemoglobin A1c in Nondiabetic Adults, Diabetes Care, 35, 2012, p. 2055–2060.

